Pyruvaat Kinase Deficiëntie (PKD)
Pyruvaat kinase deficiëntie (PKD) is een zeldzame bloedziekte. In Nederland zijn momenteel 60 PKD-patiënten bekend. De ziekte wordt veroorzaakt door het niet goed functioneren of ontbreken van het enzym pyruvaat kinase. Dit enzym speelt een belangrijke rol in de energievoorziening van rode bloedcellen. Als dit enzym niet goed functioneert of ontbreekt, hebben de rode bloedcellen minder energie en kunnen ze bepaalde functies, zoals het vervoeren en afgeven van zuurstof niet goed uitvoeren. De rode bloedcellen worden hierdoor beschadigd en ze krijgen een abnormale vorm. Hierop worden ze door de lever en milt sneller verwijderd uit het bloed dan dat het beenmerg nieuwe cellen kan aanmaken. Er ontstaat een tekort aan rode bloedcellen wat we kennen als bloedarmoede (ook wel anemie genoemd). Bloedarmoede dat zoals bij PKD-patiënten ontstaat door versnelde verwijdering noemen we ook wel hemolytische anemie.
Het beenmerg reageert op het tekort aan rode bloedcellen door versneld bloed aan te maken. Jonge rode bloedcellen (reticulocyten) worden te vroeg naar de bloedbaan uitgestoten.
Symptomen uitklapper, klik om te openen
Een tekort aan rode bloedcellen resulteert in een verlaagt hemoglobine gehalte. Hemoglobine is het rood-kleurige eiwit dat in de rode bloedcellen zit en zorgt voor transport van zuurstof door het lichaam. Een tekort aan hemoglobine kan verschillende klachten geven. Moeheid en kortademigheid bij inspanning wordt vaak gezien. Echter, het lichaam kan zich aanpassen aan de lage Hb-waarden waardoor iemand met PKD soms opvallend lang vrijwel normaal kan functioneren. In de medische literatuur staat dan ook vermeld dat iemand met PKD een normaal bestaan kan hebben. In de praktijk blijkt dat mensen een lange tijd op een redelijk niveau kunnen leven, maar dat de aanpassingen van het lichaam met de jaren minder worden en de patiënt steeds meer beperkt raakt.
Bij de afbraak van rode bloedcellen komt de gele kleurstof billirubine vrij. Door de versnelde afbraak van rode bloedcellen hebben PKD-patiënten hebben veel billirubine in hun bloed. Hierdoor kleurt de huid geel. De gele kleur is vooral opvallend in en rond de ogen.
Oorzaken uitklapper, klik om te openen
Erfelijkheid en preventie
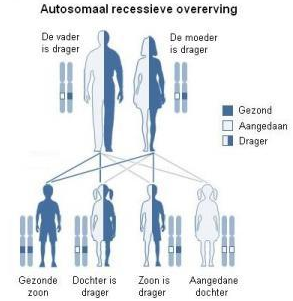
PKD is een erfelijke bloedziekte. Dit betekent dat je met de ziekte wordt geboren en er niet van kunt genezen. In de meeste gevallen hebben beide ouders geen klachten. Zij zijn dan 'gezonde dragers' van een afwijkende gen en hebben daarnaast één normaal gen. Dit ene normale gen zorgt ervoor dat zij voldoende pyruvaat kinase kunnen aanmaken. Pas als beide genen afwijkend zijn, wordt het enzym niet of onvoldoende aangemaakt, en ontstaat PKD.
Autosomaal recessief
PKD erft autosomaal recessief over. Autosomaal betekent dat het afwijkende gen niet op een geslachtschromosoom ligt. Hierdoor kunnen zowel jongens als meisjes de ziekte krijgen. Als beide ouders drager zijn, hebben zij 25% (1 op 4) om een kind met de ziekte krijgen, 25% dat het kind geen afwijkend gen heeft en 50% kans dat het kind ook drager. Kinderen die drager zijn kunnen de ziekte alleen doorgeven als hun partner dezelfde genafwijking in het DNA heeft.
Behandeling uitklapper, klik om te openen
Wisseltransfusie
Een hoog billirubine gehalte bij pasgeboren baby's is schadelijk voor de hersenen. Er zal een wisseltransfusie worden gegeven. Bij een wisseltransfusie wordt een gedeelte van het bloed afgenomen waarbij tegelijkertijd een via transfusie dezelfde hoeveelheid bloed wordt aangevuld. Hierdoor heeft de patiënt tijdelijk gezonde bloedcellen waardoor het billirubinegehalte zal dalen.
Bloedtransfusie
Bloedtransfusie kan gegeven worden aan mensen met een laag Hb. Er is momenteel geen duidelijke richtlijn die aangeeft bij welk Hb een transfusie wenselijk is. Sommige mensen functioneren prima bij een Hb van 4 of 5 mmol/L, maar anderen hebben transfusie nodig om het Hb op te hogen naar 6 of 7. Veel hangt af van de conditie van de patiënt en de visie van de arts. In het algemeen is het advies om op lange termijn te streven naar een Hb van minimaal 5.6.
Veel bloedtransfusies kan leiden tot ijzerstapeling. IJzerstapeling geeft vooral problemen in de lever en het hart, maar het kan ook de hormoonproductie verstoren en in de gewrichten gaan zitten. Te weinig transfusies is ook niet goed, en kan leiden tot chronische schade aan het hart. Er komt dus veel kijken bij de behandeling van PKD. Daarom is het verstandig om bij een expertisecentrum voor PKD onder behandeling te zijn.
Vitamines
Omdat het beenmerg extra hard werkt om bloed aan te maken is het verstandig om voldoende vitamines binnen te krijgen door middel van gezonde voeding. De behandelend arts controleert de vitaminevoorraad in het bloed regelmatig met bloedonderzoek.
Vitamine D en calcium
PKD-patiënten hebben een verhoogde kans op botontkalking. Het is verstandig om in ieder geval eenmalig de ernst van botontkalking te laten controleren middels een DEXA-scan. Als er sprake is van botontkalking, wordt er regelmatig extra vitamine D en calcium voorgeschreven.
Foliumzuur
Veel artsen schrijven foliumzuur voor, ondanks dat het effect niet geheel bewezen is. Foliumzuur helpt bij de aanmaak van rode bloedcellen. Een tekort verergert de bloedarmoede.
Miltverwijdering
Afbraak van rode bloedcellen vindt voornamelijk plaats in de milt. Het operatief verwijderen van de milt kan helpen om het Hb stabieler te houden waardoor minder transfusies nodig zijn. Dit wordt gedaan bij patiënten van alle leeftijden maar in principe niet bij kinderen jonger dan 2 jaar. Omdat de afweer tegen infecties verlaagt als de milt is verwijderd, moet de patiënt voor de operatie een aantal vaccinaties krijgen. De voor- en nadelen moeten dus goed tegen elkaar worden afgewogen.
Mitapivat sulfaat
Mitapivat sulfaat, afgekort mitapivat, is een medicijn wat nog in de ontwikkelingsfase zit. Het medicijn geeft bij 40% van de patiënten een verhoging van het Hb. De Van Creveldkliniek is vanaf het begin betrokken geweest bij deze klinische studies met dit medicijn. De eerste resultaten zijn gepubliceerd in het gerenommeerde wetenschappelijke tijdschrift New England Journal of Medicine (september 2019). Bekijk hier het artikel in het Engels. In 2022 zijn de resultaten van de werking van mitapivat in PKD gepubliceerd. Lees hier de resultaten van de ACTIVATE-studie.
Complicaties
IJzerstapeling
De versnelde afbraak van rode bloedcellen en de vele bloedtransfusies kunnen leiden tot een ijzeroverschot (ijzerstapeling). Het wordt behandeld met een medicatie (chelatie therapie).
Galstenen
De versnelde afbraak van rode bloedcellen veroorzaakt een overschot bilirubine. Dit kan leiden tot geelzucht en zeer pijnlijke galstenen. Galstenen ontstaan met name bij vet eten. De behandeling bestaat uit het verwijderen van galblaas en galstenen. Soms blijven de klachten door kleine steentjes in de galwegen.
Alvleesklierontsteking
De alvleesklier kan ontstoken raken door de grote doorstroom van billirubine. Het geeft pijnklachten in de middenbovenbuik en wordt behandeld met medicatie.
Gilbert syndroom
Gilbert syndroom is een aandoening waarbij de galwegen moeite hebben om billirubine af te voeren. Het geeft meestal weinig klachten. In combinatie met PKD leidt het tot extreem geel zien, ernstige vermoeidheid en pijnaanvallen van de galwegen.
Bij het UMC Utrecht uitklapper, klik om te openen
Meer informatie
Voor meer informatie en persoonlijke verhalen kunt u kijken op www.pyruvatekinasedeficiency.com.
Er is een PKD-Facebook pagina aangemaakt voor contact met lotgenoten.
Patiëntenorganisatie Stichting Zeldzame Bloedziekten.
Polikliniek Van Creveldkliniek
Meer weten uitklapper, klik om te openen
Wat hoort er bij dit ziektebeeld
Zorgkosten
Meer over zorgkostenContact uitklapper, klik om te openen
Polikliniek Van Creveldkliniek
vck-secretariaat@umcutrecht.nl
De Van Creveldkliniek is geopend van maandag t/m vrijdag van 08:00 - 17:00 uur. Buiten deze uren kunt u voor spoedgevallen contact opnemen met de centrale van het UMC Utrecht via 088 75 555 55. Vraagt u naar de dienstdoende arts van de Van Creveldkliniek.
Als u een persoonlijke en/of medische vraag heeft voor een van onze zorgverleners, vragen wij u om hiervoor een afspraak of e-consult te maken.
