Percutane Endoscopische Gastrostomie (PEG) - plaatsing en verzorging 'ballonsonde'
Binnenkort hebt u een afspraak voor het plaatsen van een PEG- sonde. Dit is een sonde die via de buikwand in de maag wordt geplaatst.
Belangrijk
- Vanaf 6 uur voor de behandeling moet u nuchter zijn.
- Als u bloedverdunners gebruikt, moet u hiermee mogelijk stoppen vóór de plaatsing van de PEG-sonde. Overleg hierover met uw behandelend arts.
- Tijdens deze behandeling krijgt u een slaapmiddel. Van uw behandeld arts krijgt u hierover meer informatie.
- Voor deze behandeling wordt u opgenomen. Meestal kunt u de dag na de ingreep weer naar huis.
- Hebt u een bril, een kunstgebit of een gehoorapparaat? Neem hiervoor dan uw eigen koker/bakje mee.
- Weet u uit eerdere ervaringen dat het plaatsen van een infuusnaaldje moeilijk is, geef dit dan tijdig aan ons door.
- Bent u ziek of verhinderd? Laat het ons zo spoedig mogelijk weten via telefoonnummer 088 75 573 66.
- Neem contact op met uw arts als u:
o Allergisch bent voor bepaalde geneesmiddelen.
o (Mogelijk) zwanger bent.
o Aan een hart- en/of longaandoening lijdt.
Doel van de behandeling
Als u langere tijd afhankelijk bent van sondevoeding, kan uw arts voorstellen een PEG-sonde (Percutane Endoscopische Gastrostomie) bij u te laten plaatsen. U krijgt dan vloeibare voeding en medicatie via de PEG-sonde direct in de maag toegediend.
Duur van de behandeling
Het plaatsen van een PEG-sonde duurt ongeveer 30 minuten.
Uitleg over de behandeling
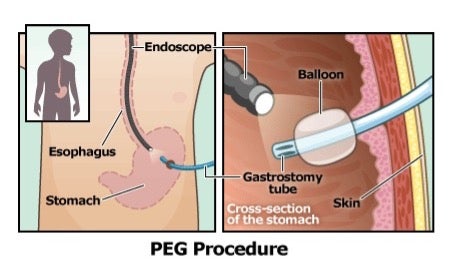
Hieronder ziet u een afbeelding van de PEG-sonde die bij u geplaatst zal worden. Aan het uiteinde van de PEG-sonde zit een ballon. Deze bevindt zich na de plaatsing aan de binnenzijde van de maag. Aan de buitenkant zit een fixatieplaatje tegen de buikwand.
Hierdoor blijft de PEG-sonde goed op zijn plaats.
Het slangetje en de ballon in de maag slijten doordat het met maagsappen in aanraking komt. 4 maanden na het plaatsen van de ballonsonde dient deze vervangen te worden.
Na de eerste wissel wordt de ballonsonde elke 5 à 6 maanden vervangen. Deze wissel wordt gedaan door de PEG-verpleegkundige op de poli. U krijgt hiervoor een afspraak na plaatsing.
In uitzonderlijke gevallen is het mogelijk dat de PEG-sonde niet geplaatst kan worden. Mogelijke redenen zijn een afwijkende ligging van de maag en/of een maagoperatie in het verleden. Het kan gebeuren dat het pas tijdens de ingreep blijkt dat het niet lukt.

Voorbereiding uitklapper, klik om te openen
Nuchter
Voor het plaatsen van een PEG-sonde moeten uw slokdarm en maag leeg zijn. Daarom moet u nuchter zijn. Dit betekent dat u vanaf zes uur vóór de behandeling niet meer mag eten en roken. U mag tot de start van de scopie nog kleine slokjes water drinken.
De behandeling kan niet doorgaan als u niet nuchter bent.
Medicijnen
Als u medicijnen slikt, mag u die tot 2 uur vóór de behandeling innemen met een slokje water. U kunt het innemen van uw medicijnen wellicht ook uitstellen tot na de behandeling. Overleg dit met uw arts.
Bloedverdunners
Gebruikt u bloedverdunners? In sommige gevallen moet u tijdelijk stoppen met het gebruik van de bloedverdunners vóór plaatsing van de PEG-sonde. Overleg dit altijd met de arts die de plaatsing van de PEG-sonde heeft aangevraagd.
Diabetesmedicatie
Instructies zijn afhankelijk van uw bloedsuikerverlagende medicijnen. Volg de instructies nauwkeurig op, om te voorkomen dat uw bloedsuiker ontregeld raakt.
- Bij het gebruik van tabletten mag u de dag vóór de behandeling de normale dosering innemen. Op de dag van de behandeling geen bloedsuikerverlagende tabletten innemen.
- Bent u insuline afhankelijk? Pas dan de dosering van uw insuline aan in overleg met de arts.
Na de scopie krijgt u instructies wanneer uw de diabetesmedicatie weer kunt hervatten.
Opname
U krijgt van de afdeling waar u wordt opgenomen meer informatie over waar en wanneer u zich mag melden. Het kan ook voorkomen dat u zich meldt bij de afdeling Endoscopie en pas na de behandeling naar de verpleegafdeling gaat. Afhankelijk van de specialist waar u onder behandeling bent, wordt gekozen welke afdeling dit zal worden. Meestal kunt u de dag na de ingreep weer naar huis.
Roesje (sedatie)
Wij willen de behandeling zo aangenaam mogelijk laten verlopen. Daarom krijgt u tijdens de plaatsing van de PEG-sonde een pijnstiller en een slaapmiddel toegediend via een infuus. Een roesje is geen narcose. Of u in slaap valt of niet is niet op voorhand te zeggen, het doel van het roesje is dat u comfortabel bent.
Diepe sedatie (Propofol)®
Het kan zijn dat de arts met u heeft overlegd dat u de scopie ondergaat met diepe sedatie. U krijgt sedatie met het medicijn Propofol® toegediend door een Sedatie Praktijk Specialist (SPS). Propofol® is geen narcose, het verschil is dat u tijdens de propofol sedatie zelf blijft ademen.
Voorafgaand aan de behandeling
U meldt zich bij de receptie 4 en neemt plaats in de wachtkamer. De verpleegkundige haalt u op uit de wachtkamer en brengt u naar de voorbereidingsruimte. Hier nemen wij uw gegevens met u door. U neemt plaats op een bed, uw persoonlijke spullen leggen wij in een kluisje. Omdat u sedatie krijgt tijdens de behandeling, brengen wij in uw rechterarm een infuusnaald in.
Als u voorafgaand aan de behandeling opgenomen wordt dan wordt u door de verpleegafdeling naar de endoscopie gebracht.
Tijdens de behandeling uitklapper, klik om te openen
De endoscopieverpleegkundige haalt u op en brengt u naar de behandelkamer. De endoscopist stelt u een aantal vragen. Dit noemen wij ook wel een ‘time-out’.
Wij meten uw bloeddruk, hartslag en zuurstofgehalte. Als u nagellak draagt, graag één vinger vrij houden van nagellak om de saturatiemeter te plaatsen.
We vragen u om eventueel losse gebitsdelen uit te doen en uw bril af te doen.
Tijdens de behandeling ligt u op uw rug op de behandeltafel. De verpleegkundige plaatst een bijtring tussen uw tanden om uw gebit en de gastroscoop (een dunne buigzame kijkslang) te beschermen. De verpleegkundige geeft u het slaapmiddel via het infuus. Na het inwerken van het slaapmiddel start de behandeling. De endoscopist brengt de gastroscoop door de ring in uw keel en vraagt u te slikken. De endoscopist voert de gastroscoop op tot in de maag.
Bij het inbrengen en de verdere behandeling kunt u gewoon in- en uitademen door uw neus of mond. Er is voldoende ruimte in uw keelholte over om normaal te kunnen ademen.
Aan het uiteinde van de gastroscoop zit een lampje. Het lampje ziet de endoscopist door uw huid heen schijnen. Op deze plaats geeft de endoscopist een plaatselijke verdoving.
Vervolgens maakt de endoscopist uw maagwand met drie hechtingen vast aan de buikwand. Dit zorgt ervoor dat uw maag niet verschuift ten opzichte van de buikwand.
De endoscopist maakt tussen de drie hechtingen een sneetje in uw buik. Vervolgens prikt de endoscopist met een speciale naald door de buikwand tot in de maag. Via deze opening wordt de PEG-sonde ingebracht. De ballon die nu in de maag ligt, wordt gevuld met water.
Na de plaatsing wordt het fixatieplaatje aan de buitenkant vastgezet op een voor u geschikte lengte. Deze zorgt ervoor dat de maag en buikwand tegen elkaar worden getrokken en dat de PEG-sonde op zijn plaats blijft.
Om te voorkomen dat u een ontsteking krijgt, krijgt u via de PEG-sonde een antibioticum.
C02
Tijdens de behandeling wordt er koolzuurgas ingeblazen, zodat we de slokdarm, maag en twaalfvingerige darm goed kunnen bekijken. Het kan zijn dat u van de ingeblazen lucht moet boeren.
Na de behandeling uitklapper, klik om te openen
Na de behandeling brengt de verpleegkundige u naar de uitslaapkamer. U moet hier nog maximaal een uur uitslapen voordat u opgehaald wordt door de afdeling.
Bij ontslag naar huis krijgt u van de verpleegafdeling een ontslagbrief. Hierin staat onder andere wat er tijdens de behandeling is gezien/gedaan en wat u moet doen in geval van complicaties.
Pijn
Als de huidverdoving uitgewerkt is, kan de plaats waar de PEG-sonde door uw huid gaat pijnlijk zijn. U kunt de verpleegkundige van de afdeling om een pijnstiller vragen. De pijn is meestal na 3 tot 5 dagen over. Als u thuis bent, kunt u hiervoor 4x daags 1000 mg paracetamol innemen.
Starten met voeding
Afhankelijk van het tijdstip van de behandeling, mag u tot het eind van de middag of volgende ochtend nog niet eten en drinken. Wanneer u weer mag starten met eten en drinken, krijgt u van de verpleegkundige te horen op de afdeling. U kunt uw medicijnen na overleg met de verpleegkundige van de afdeling innemen.
Naar huis
De PEG-verpleegkundige loopt één dag na de behandeling bij u langs. U krijgt dan nog adviezen mee voor thuis.
Douchen/in bad
Het wondje is na zeven dagen geheeld. U mag de eerste twee dagen niet douchen en de eerste 10 dagen niet in bad of zwemmen. Daarna is dit geen probleem. Sluit de sonde goed af en droog de huid zorgvuldig na het baden.
Mogelijke complicaties
Het inbrengen van een PEG-sonde is een veilige ingreep. Heel af en toe treden er complicaties op waarna een verdere behandeling noodzakelijk is:
- U kunt tot enkele dagen na de behandeling last houden van een gevoelige keel.
- Door verslikken kan er maaginhoud in de longen terecht komen. Een enkele keer kan dit een infectie veroorzaken.
- Bij het gebruik van sedatie kunnen er soms ademhalingsproblemen of hartritmestoornissen optreden.
- Een bloeding.
- Het raken van andere organen bij het prikken door de buikwand.
- Een buikvliesontsteking.
Verzorging PEG-sonde
Schoonmaken
Op de verpleegafdeling krijgt u een zogenoemd startpakket mee met ontslag. Hierin zitten de materialen voor de verzorging van de sonde. Hierin zitten onder andere gazen en spuiten. U moet de huid rondom de insteek dagelijks schoonmaken.
Werkwijze:
- Verwijder het verband van de sonde.
- Controleer de huid op tekenen van irritatie, lekkage of roodheid.
- Reinig de huid rond de insteekopening met een gaas met water. Als er geen vocht meer uit het wondje komt, is dagelijks schoonmaken met milde zeep onder de douche voldoende.
- Verbind de insteekopening met een gaas. Wanneer er geen vocht meer uit de insteekopening komt, is het plaatsen van een splitgaas niet noodzakelijk.
- Plak de randen af met tape.
Na een week worden de hechtingen rondom de PEG insteekopening verwijderd en mag de sonde wat losser gezet worden, zodat deze mooi aansluit op de huid. De PEG-verpleegkundige doet dit voor u in het ziekenhuis tijdens uw eerste polikliniekbezoek.
Doorspuiten
De PEG-sonde moet u voor en na elke voeding met 30 ml lauwwarm water doorspoelen. Hiermee voorkomt u dat de PEG-sonde verstopt raakt. Gebruik medicijnen zoveel mogelijk in vloeibare vorm, vraag eventueel uw apotheek om advies. Na het toedienen van medicijnen moet u de PEG-sonde op dezelfde manier doorspoelen.
Wanneer u continu sondevoeding gebruikt, is het belangrijk om ongeveer 3 tot 5 keer per dag de sonde door te spoelen met lauwwarm water.
Spuit de sonde eenmaal daags door wanneer u geen sondevoeding gebruikt.
Dompelen
Na 7 tot 10 dagen moet u de sonde eenmaal daags 3 tot 5 cm naar binnen duwen, oftewel dompelen. Hiervoor moet u het fixatieplaatje losser zetten. Zo voorkomt u dat de PEG-sonde vastgroeit in de maagwand. Hierna moet u het fixatieplaatje weer vastzetten. Tussen het fixatieplaatje en de buikwand zit ongeveer 0.5 cm ruimte.
Wij zullen dit met u oefenen tijdens de eerste controleafspraak op de polikliniek.
Mogelijke problemen met de PEG-sonde
Een gezwollen, rode of geïrriteerde huid
Maak de huid twee keer per dag schoon met een gaasje met afgekoeld gekookt water. Dep de huid goed droog. Neem contact op met de PEG-verpleegkundige als er na 3 dagen geen verbetering is.
Lekkage van voeding rond de PEG-sonde
Stop met het toedienen van sondevoeding. Controleer of het fixatieplaatje strak genoeg tegen de huid zit. Neem contact op met de PEG-verpleegkundige als de lekkage aanhoudt.
Verstoppen van de PEG-sonde
Probeer de sonde met een klein spuitje door te spuiten met lauwwarm water. Neemt u bij blijvende verstopping contact op met de PEG-verpleegkundige.
Misselijkheid, overgeven, diarree of verstopping van de darm
Stop met sondevoeding en overleg met uw behandelaar in het UMC Utrecht.
Ontstaan van wild vlees
Dit is onschuldig en kan geen kwaad. Als u zich zorgen maakt of vragen hebt, kunt u contact opnemen met de PEG-verpleegkundige.
Uitvallen van de PEG-sonde
Duw de sonde of reserve katheter zo snel mogelijk terug de buik in.
Neem direct contact op met het UMC Utrecht.
Neem onmiddellijk contact op met het ziekenhuis bij:
- Plots toenemende hevige pijn rondom de PEG-sonde.
- Koorts hoger dan 38,5°.
- Grote hoeveelheden bloedverlies of als het bloedverlies zich in korte tijd herhaalt.
- Bij het overgeven van bloed.
- Wanneer de PEG-sonde is uitgevallen.
Op werkdagen tussen 08.00 en 12.00 uur en van 13.00 tot 16.00 uur kunt u bellen met de PEG-verpleegkundige via 088 75 573 66. Ook is het mogelijk om via de mail contact op te nemen met de verpleegkundige via het emailadres: peg@umcutrecht.nl.
Buiten deze tijden belt u met de verpleegafdeling MDL via 088 75 562 22.
Locatie
Afdeling Endoscopie, UMC Utrecht
Route naar de poli: L
Verdieping: 2
Receptienummer: 4
Zorgkosten uitklapper, klik om te openen
Meer over zorgkostenContact uitklapper, klik om te openen
Hebt u vragen? Neem dan contact met ons op. Voor het maken van een afspraak hebt u verwijzing nodig van de huisarts of medisch specialist.
Polikliniek Afdeling Endoscopie
De afdeling is op werkdagen bereikbaar van 08.00 - 17.00 uur
